
「子どもを持ちたい」と思ったとき、それが妊活のスタートです。多くのカップルの場合、結婚や同棲をきっかけにどちらからともなく避妊をしなくなり‥というパターンが多いでしょう。幸いなことに、多くのみなさんは「妊活」という言葉を意識しないでも、自然にスキンシップをとるうちに授かることができます。けれども一部のカップルは、残念ながらそうではありません。避妊をやめたのに思うように妊娠できないという壁につきあたります。そうしたカップルを「不妊症」と定義し、いよいよ本格的な妊活=「不妊治療」が始まります。
不妊症の割合は、ご存知の通り女性の年齢が上がるにつれて増加します。20代前半では不妊症は5%もおられません。女性医師の場合、一般に比べてトレーニング期間が長いことからキャリアのスタートが遅く結果として人生設計も後ろ倒しになりがちです。ようやく医師として研修をスタートできる20代なかばの時点で9%の方がすでに不妊症です。さらに、後期研修も修了し任せてもらえることが増える30代前半では15%に、現代女性医師の平均的な初婚年齢である35歳では30%にまで上昇します。一方で、妊娠のしやすさは個人差が非常に大きいものであり、40歳以上では60%が不妊症というのは事実ですが、裏を返せば自然妊娠できる方も40%はおられるということになります。
それなら自分たちが妊娠しやすいタイプなのかそうでないのか知りたいと思うのが人情ですが、ここで大変難しいのは、「不妊症ではない」と診断する方法が存在しないことです。ブライダルチェック、不妊スクリーニング検査などの名前で各種検査はありますが、異常がないなら不妊症ではないと言える検査はどこにもありません。異常があれば、このままでは自然妊娠は難しいということは分かります。けれど、異常がないなら、「一定期間は自然妊娠に挑戦してみてもいいんじゃない(でもできるかどうかは分からないよ)」という猶予を与えられるにすぎません。
つまり、自分たちが不妊症かどうか知る検査は、妊娠できるかどうか実際に妊活をしてみること以外にありません。すでに、妊活をスタートして1年程度妊娠できていないならば、その時点で残念ながら不妊症であり、検査で異常がないからといって不妊治療が必要ないわけではないのです。それでも、妊活を始める前にスクリーニング検査をする意味は大いにあります。各クリニックで項目は違いますが、特に妊活プランに影響する度合いが大きいものを下に挙げてみますので参考になさってください。
〈スクリーニング検査について〉
- ①精液検査
- 男性に対するほぼ唯一の検査です。無精子症、精子無力症など明らかに自然妊娠が難しい所見であれば、すぐに高度不妊治療への切り替えをしたほうがいいこともあります。
- ②卵管検査(卵管通水検査、卵管造影検査など)
- 卵子を子宮に運搬する臓器である卵管が詰まっていないかを調べます。ここに異常があればそのままでは自然妊娠は難しいため、卵管形成術もしくは高度不妊治療が必要になります。
- ③感染症検査
- 妊娠できたときに胎児に影響を及ぼす可能性のある梅毒・風疹についての検査と、卵管周囲に癒着を引き起こし不妊症の原因を作るクラミジアの検査はしておいたほうがよろしいでしょう。

月経周期が順調である場合、妊活は効率よくスタートしやすいです。基本的に月経は、排卵が起こってから14日目にくるものです。そのため、月経がいつも30日おきにくるような場合、排卵日はちょうど月経初日から数えて16日目にくる予想になるため、精子の寿命を考えて排卵日4日前から排卵日翌日を狙って1日おきくらいに2~3回性交渉をします。
月経周期が順調ではない場合、たとえば月経と月経との間が1週間以上ずれることがよくある場合、妊活はちょっと難しくなります。排卵日の予測が難しいので、性交渉をすべき日程が絞れないからです。その場合、性交渉回数を増やすか、基礎体温・排卵検査薬などを補助的に使って排卵日を絞っていきます。夜勤・当直などで生活が不規則な場合、基礎体温はあてにならなくなりますので、いっそ婦人科の経腟エコーによる排卵日予測を受けたほうが分かりやすいという方もおられるでしょう。
最も妊娠しやすい排卵日の前日・当日を狙って、濃縮した精液を子宮内に注入する方法が人工授精です。卵子に到達する精子の数をとにかく増やすという治療ですので、精液所見があまり良くない方や、自然の性交渉がしにくい方には向いています。一方で、排卵日前後に何度も性交渉ができて、精液所見も悪くない・・・というカップルにはあまり治療の上乗せ効果がありません。人工授精の目安回数としては最大6回程度が推奨されることが多いです。なぜなら、統計的に人工授精で結果的に妊娠できたカップルのほぼすべてが、6回以内に妊娠に至っており、7回以上の繰り返しで妊娠に至るカップルが非常に稀であるためです。

検査では異常がない、排卵もしている、排卵日に合わせて精子も子宮に入っている・・・なのに妊娠できない。その原因は、なんでしょうか。排卵された卵子を卵管がとりこぼしてしまう「キャッチアップ障害」、受精しにくい「受精障害」、受精卵が着床できるような胚まで細胞分裂してくれない「発生障害」、胚が着床しにくい「着床障害」などなど、原因は多岐に渡りますが、体外受精・顕微授精をすることで一部が判明します。つまり、高度不妊治療は治療であり、検査でもあるということです。
排卵誘発剤を使って卵子を育て、排卵直前に経腟的に穿刺を行い体外に卵子を取り出します。体外受精・顕微授精といった方法で受精させ、受精卵ができれば培養液の中で胚として育て、また子宮のなかに細いカテーテルを使用して移植を行い、妊娠を成立させます。
2022年4月から保険適応となり、金銭的な負担が減るカップルが多いのは朗報ですが、月経から採卵日までの約2週間の間は数日に1回通院する必要があること、方法によっては排卵誘発剤を毎日自己注射する必要があること、採卵日はあらかじめ予定を決めることができず、卵子の育ち具合で1~3日前にようやく決定すること、排卵誘発剤に伴う卵巣過剰刺激症候群や採卵手術に伴う合併症が一定割合で生じることなど、身体的なリスクや仕事との両立におけるハードルはどうしてもあり、とくに女性側の負担が大きい治療であることに変わりはありません。
しかし、不妊症でないカップルの妊娠率がひと月あたり20-30 %あるのと比べて、不妊症のカップルがそれ以上の妊娠率を出せる方法は、この高度不妊治療だけであるというのが事実であり(タイミング法での妊娠率は2-5 %、人工授精での妊娠率は5-8 %)、年々患者数は増加、現在では出生児のうち16人に1人が高度不妊治療で誕生しております。

厚生労働省の調査では、妊娠までにかかる平均通院期間は2年程度とされています。ある程度の長いお付き合いを見込んで距離的・心理的な通いやすさで選ぶのがよいでしょう。
タイミング法、人工授精の場合、受診回数も多くないので仕事との両立は難しくないかもしれません。高度不妊治療に進むことになった場合、どうしても突発的な休みを取らねばならない可能性はゼロではありません。あらかじめかかりつけに相談し、外来でどうしても外せない曜日や当直の予定を伝えることで、大まかな受診スケジュールを立ててくれることもあるでしょう。
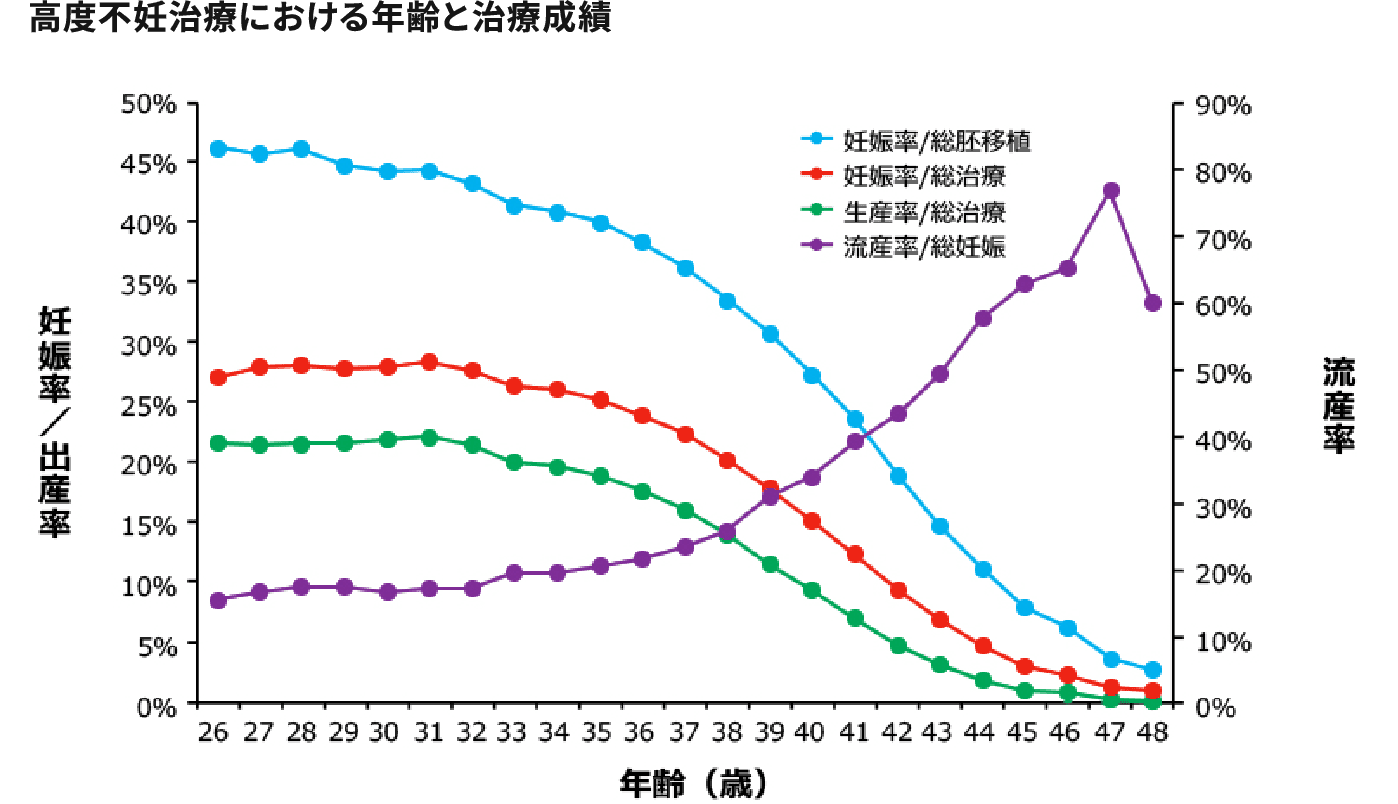
下の表は、日本産科婦人科学会ARTデータブックより引用しました。年齢とともに卵子の質の低下、具体的には染色体異常率の増加を認めるために、着床率そのものも低下しますが、着床したとしても流産率の増加を認めるために、結果として出産に至る割合が低下することがわかります。不妊症でないカップルの妊娠率がひと月あたり20-30 %であることはお話しいたしましたが、高度不妊治療を行ってもなお、39歳以降は生産率20 %程度とそれを下回り始め、42歳以降では生産率10 %を切るというデータがあります。しかもこれは移植できる胚が採卵できる方に限ったデータであり、高度不妊治療を受けていらっしゃる方全てのデータではないことに注意が必要です。なかには、卵子が育たない、移植できるような胚にならないなどの理由で移植まで至らないケースも多々あります。
妊活を終える時期はとても難しいものです。妊活を始める前に、妊活を終える時期を話しあっているカップルはほとんどいません。不妊治療はよく経験者から「出口の見えないトンネル」と言われます。妊娠というゴールに、あとどれくらい時間とお金と労力をかけたらたどり着けるのか分からないままに、ただ黙々と進むしかないという辛さを例えたものです。カップルのうちどちらかがそのように感じたとき、もしかしたら一度立ち止まって二人で家族の在り方を見つめなおし、妊活を続けるかどうかを相談する時期が来ているのかもしれません。
人間が生物である以上、逃れられない加齢という束縛から妊活は必ず期間限定です。その数年の間、医師としての多忙な業務と妊活の両立は周りのサポートなくしては成り立ちません。その一方で、妊活自体がプライベートの極致であり、職場に周知するものではないししたくないという意見もあるでしょう。しかし、そうであったとしても妊活や不妊治療の実際が広く知られることで、妊活中の者、そうでない者がともに理解しあえる助けになればよいと心から願っております。





